Teoria zarazkowa chorób jest, rzekomo, największym osiągnięciem medycyny. Może jest, może nie jest – tego nie wie nikt, nikt bowiem nie wie, co to jest ta teoria zarazkowa chorób. Wychodzi na to, że kuriozum, które nie ma treści ani autora, owszem, jest niebywałym osiągnięciem, tylko że nie medycyny, lecz kłamliwej propagandy medycznej, mającej na celu zwiększenie i tak już olbrzymich zysków farmaceutyczno-medycznego kartelu. Teoria zarazkowa chorób jest także dowodem, jak łatwo w narodzie przyjmują się głupoty. Przyjrzyjmy się więc temu, czego nie ma, by przekonać się, jak niedorzeczne jest to, w co każe nam się wierzyć bez możliwości weryfikacji. No bo jak można zweryfikować coś, czego nie ma, nie mówiąc już, że nie sposób to coś obalić.
Zarazek, zwany dawniej bakcylem, nie ma nic wspólnego z postępem w medycynie. Pierwsze pisane źródła mówiące o zarazkowym charakterze chorób zakaźnych pochodzą od Warrona*, który już w roku 36 p.n.e. w poradniku „Na rolnictwo” ostrzegał współczesnych, by nie budowali domostw w pobliżu bagien, ponieważ: „żyje w nich pewien gatunek stworzeń, które są tak małe, że są niewidoczne dla oczu, ale które unoszą się w powietrzu i przedostają się do organizmu przez usta i nos, wywołując choroby.”
* Marcus Terentius Varro (116 p.n.e. - 27 p.n.e.) – uczony i pisarz rzymski. Jest autorem 620 ksiąg, miedzy innymi monumentalnego dzieła Disciplinarum libri IX, które jest pierwszą w świecie encyklopedią.
Średniowieczny Kościół ukazywał ludowi chorobę jako karę boską za grzechy. Medycy nie zamierzali dobrowolnie zrzec się władzy nad chorobą, oddając ją we władanie Kościoła, toteż rozbudowali nieco zalecenia Warrona i tak powstała konkurencyjna dla Kościoła teoria chorób – miazmatyczna.
Według tej teorii miazmaty, czyli niewidzialne zalążki choroby, biorą się nie tylko z wyziewów wnętrzności ziemi, jak nazywano opary bagienne, ale także z ludzkich i zwierzęcych odchodów oraz rozkładających się zwłok, a następnie wnikają do ciała wywołując chorobę.
Miazmatyczna teoria chorób nie rozwiązywała nader istotnej kwestii – dlaczego miazmaty tylko u niektórych wywołują chorobę, u pozostałych zaś jej nie wywołują. Wówczas powstał mit, że wnikaniu miazmatów do ciała sprzyja mycie pozbawiające ludzi warstwy ochronnej, czyli brudu oblepiającego skórę, utrudniającego miazmatom wniknięcie do ciała. W średniowieczu ludzie panicznie bali się chorób, które bardzo łatwo osiągały rozmiary epidemii zbierających śmiertelne żniwo, więc byli w stanie uwierzyć w każdą głupotę (głupoty w narodzie przyjmują się najłatwiej), byleby tylko uchronić siebie i najbliższych przed chorobą, więc po prostu przestali się myć, w konsekwencji czego w Europie zapanował totalny brud i smród. Nikt się nie mył, gdyż nikt nie chciał sprowadzać na siebie chorób. Władcy i dworzanie, jeśli z jakiegoś powodu chcieli się wykąpać, bo na przykład swędziało ich ciało, pytali o zgodę lekarzy, ci zaś takiej zgody udzielali nie częściej niż raz w roku. Za ich przykładem poszedł lud i taki stan rzeczy trwał od początku XVI do końca XVIII wieku, czyli obejmował całe oświecenie, zwane wiekiem rozumu.
Dzisiaj komuś może się wydawać, że to są plotki wymyślone przez przeciwników medycyny, bo coś takiego nie mogło mieć miejsca. Bynajmniej. Ówczesna medycyna była tak owładnięta miazmatyczną teorią chorób, że całe jej działanie skupiało się na ewakuacji miazmatów z ciała chorego. Opracowano aż sześć metod usuwania z chorego ciała miazmatów – upuszczanie krwi, środki napotne, wymiotne, moczopędne i przeczyszczające, oraz enemy*. Sztuka lekarska polegała na doborze metod usuwania miazmatów. Lekarz miał duże pole do popisu, ponieważ mógł zalecić na przykład dwie enemy, cztery razy poty i trzy razy upuszczenie krwi, albo każdą dowolną kombinację tych sześciu metod. Pogorszenie stanu zdrowia miało świadczyć, że miazmaty opuszczają ciało chorego.
* Enema – lewatywa. W średniowiecznej Europie lewatywy miały kształt tuby z tłokiem; przypominały dzisiejsze strzykawki, tylko że były znacznie większe.
W roku 1546 Fracastoro* opublikował De contagione et contagiosis morbis (O zarazach i chorobach zakaźnych). W dziele tym stwierdza, że każda choroba zakaźna wywołana jest przez inny rodzaj drobnoustrojów zakaźnych, wówczas zwanych bakcylami. Każdy rodzaj bakcyli może rozmnażać się w odpowiadającym mu organie ciała. Owe bakcyle mogą przenosić się z jednej osoby na drugą na trzy zasadnicze sposoby:
- przez bezpośredni kontakt,
- przez (jak to ujął Fracastoro) przewoźniki – wspólne naczynia, ręczniki, ubrania, bieliznę,
- w powietrzu.
 Nie można zatem twierdzić, że średniowieczna medycyna nic nie wiedziała o zarazkach ani ich chorobotwórczym charakterze. Rzecz w tym, że wiedza ta była niepraktyczna ze względów pragmatycznych. Nie było wówczas szczepionek ani antybiotyków, toteż jedynym sposobem uniknięcia chorób infekcyjnych, roznoszonych przez zarazki, była profilaktyka, czyli higiena osobista, warunki sanitarne w domostwach oraz, a właściwie nade wszystko, żeby chory nie przymierał głodem, co w tamtych czasach nie należało do rzadkości. Czyli że musieliby im powiedzieć, iż zamiast oddać ostatni grosz na lekarza i lekarstwa, niechaj kupią choremu jakieś jadło. Tego żaden lekarz nie powie, tak samo jak żaden lekarz nie powie, że nie wie, co dolega pacjentowi. Tak więc lekarze upuszczali chorym krew, aptekarze sprzedawali im proszki, i interes się kręcił.
Nie można zatem twierdzić, że średniowieczna medycyna nic nie wiedziała o zarazkach ani ich chorobotwórczym charakterze. Rzecz w tym, że wiedza ta była niepraktyczna ze względów pragmatycznych. Nie było wówczas szczepionek ani antybiotyków, toteż jedynym sposobem uniknięcia chorób infekcyjnych, roznoszonych przez zarazki, była profilaktyka, czyli higiena osobista, warunki sanitarne w domostwach oraz, a właściwie nade wszystko, żeby chory nie przymierał głodem, co w tamtych czasach nie należało do rzadkości. Czyli że musieliby im powiedzieć, iż zamiast oddać ostatni grosz na lekarza i lekarstwa, niechaj kupią choremu jakieś jadło. Tego żaden lekarz nie powie, tak samo jak żaden lekarz nie powie, że nie wie, co dolega pacjentowi. Tak więc lekarze upuszczali chorym krew, aptekarze sprzedawali im proszki, i interes się kręcił.
Co innego teraz, gdy medycyna dysponuje bronią przeciwko zarazkom – szczepionkami i antybiotykami. Broń tę trzeba umiejętnie sprzedać, ale potrzebny jest jakiś pretekst, jakaś teoria zarazkowa chorób. To nic, że takiej teorii nie ma i nigdy nie było, a więc, siłą rzeczy, nie ma także autora. Dla farmaceutyczno-medycznej propagandy to żaden problem. Wystarczy, że jest podejrzany.
* Girolamo Fracastoro (1478 - 1553) – włoski lekarz, poeta, astronom i geolog. Podczas studiów na uniwersytecie medycznym w Padwie przyjaźnił się z astronomem i lekarzem Mikołajem Kopernikiem. Jednym z jego licznych zainteresowań były badania dotyczące chorób zakaźnych.
Pierwszy na liście podejrzanych o autorstwo teorii zarazkowej chorób jest Pasteur*, zapewne dlatego, że już nie żyje, a więc nie może się bronić. W rzeczywistości Pasteur nigdy nie był zwolennikiem utopijnej teorii zabicia wszystkich zarazków w celu wyeliminowania wszystkich chorób. Przydomek „rzecznik zarazka” przylgnął do niego z zupełnie innego powodu. Otóż Pasteur przeprowadził zakrojoną na szeroką skalę kampanię edukującą lekarzy, że powinni myć ręce. Jeździł od kliniki do kliniki, od szpitala do szpitala, i perswadował lekarzom, że nie myjąc rąk, nawet gdy są czyste, przenoszą zarazki z jednego pacjenta na drugiego. Pasteur wiedząc, że ma rację, był nieustępliwy, więc lekarze złośliwie nazywali go rzecznikiem zarazka.
* Ludwik (fr. Louis) Pasteur (1822 - 1895) – francuski naukowiec, chemik, wynalazca pasteryzacji i szczepionki przeciw wściekliźnie.
Zależność między brudnymi rękoma lekarzy a wzrostem zachorowań odkrył kilkanaście lat wcześniej Semmelweis*, który będąc asystentem wiedeńskiej kliniki położniczej zauważył pewną regularność między wzrostem występowania posocznicy połogowej (będącej wówczas przyczyną wysokiej umieralności rodzących kobiet) a zajęciami w prosektorium, gdzie lekarze położnicy dokonywali sekcji zwłok kobiet zmarłych z powodu posocznicy połogowej.
W roku 1847 Semmelweis zainteresował swoim odkryciem przełożonych, którzy nakazali lekarzom położnikom mycie rąk przed odebraniem każdego porodu. W rezultacie tego zabiegu umieralność spadła z 12% do 2%. Ale tutaj pojawił się pewien problem. Otóż oficjalne przyznanie Semmelweisowi racji było jednoznaczne z oficjalnym przyznaniem się lekarzy do odpowiedzialności za śmierć oddanych pod ich opiekę położnic, co mogło wywołać lawinę roszczeń odszkodowawczych, grożących bankructwem kliniki. Dlatego sprawę wyciszono, a Semmelweisowi nakazano milczenie.
Jednak Semmelweis nie milczał i na wszelkie sposoby starał się nagłośnić przyczynę zatrważająco wysokiej śmiertelności położnic. W odwecie został zwolniony z pracy w klinice, a środowisko medyczne postarało się, by nie znalazł pracy w Wiedniu. Nie mając wyjścia, Semmelweis powrócił do rodzinnego Pesztu**, gdzie po wielu trudach udało mu się znaleźć pracę na oddziale położniczym niewielkiego szpitala.
Przed odebraniem porodu Semmelweis dokładnie mył ręce, co przyniosło wymierne efekty, gdyż w pierwszych pięciu latach takiej praktyki spośród 993 odebranych porodów tylko 8, czyli 0,85% jego pacjentek zmarło z powodu posocznicy połogowej.
Semmelweisowi nie dawało spokoju, że tyle kobiet umiera z winy lekarzy, więc rozsyłał listy otwarte do czołowych europejskich położników, w których przedstawiał swoje racje, poparte licznymi danymi statystycznymi, opartymi na obserwacji własnej. Ponieważ rzeczowe argumenty nie wzbudziły odzewu, Semmelweis zaczyna pisać listy o charakterze oskarżycielskim, w których bez ogródek nazywa adresatów nieodpowiedzialnymi mordercami. Z roku na rok narasta frustracja Semmelweisa, aż w końcu przeżywa załamanie nerwowe.
W roku 1865, wyczerpany walką i poczuciem własnej niemocy, Semmelweis zaczyna przejawiać oznaki choroby psychicznej. Żona i przyjaciele decydują się umieścić go w szpitalu psychiatrycznym w pobliżu Wiednia, gdzie wskutek pobicia przez szpitalnych strażników doznaje głębokich ran, wymagających interwencji chirurgicznej. Nie wiadomo, czy chirurg przed zabiegiem umył ręce, czy nie, w każdym razie po zabiegu Semmelweis zapadł na posocznicę, na którą po czternastu dniach zmarł, przeżywszy zaledwie 47 lat. Taka ironia losu. Wraz ze śmiercią Semmelweisa sprawa brudnych rąk lekarzy wcale nie ucichła, bowiem jeszcze za jego życia podobne działania podjął Pasteur.
* Ignaz Philipp Semmelweis (1818 - 1865) – węgierski lekarz położnik.
** Peszt – obecnie Budapeszt (po połączeniu w 1873 roku z Budą).
Pasteur cieszył się wielką sławą ze względu na olbrzymi wkład w rozwój gospodarczy Francji. Tylko tej rangi autorytet mógł wyperswadować lekarzom, że higiena ma wielkie znaczenie w rozprzestrzenianiu chorób zakaźnych, zaś mycie rąk, zwłaszcza w przypadku lekarzy, ma dla higieny znaczenie zasadnicze. Z drugiej strony, Pasteur sporo ryzykował, wdając się w spór ze środowiskiem lekarskim, ponieważ porażka naraziłaby na szwank jego dobre imię, a więc ów autorytet, który był głównym orężem w tej walce, wygranie której nie było takie łatwe, o czym niebawem miał się przekonać.
Po pierwszych prelekcjach Pasteura zmierzających do wyjaśnienia roli zarazków w rozprzestrzenianiu chorób zakaźnych, cała europejska elita naukowa przeszła do obozu medyków. Oprócz najbliższych współpracowników, przy Pasteurze nie pozostał nikt. Na czele opozycji stanął równie sławny co Pasteur, niemiecki naukowiec – Justus von Liebig*.
Spór naukowców dotyczył lansowanej przez Liebiga teorii chemicznej fermentacji, według której to nie bakterie wywołują choroby, lecz chemiczny rozkład substancji biologicznej, na gruncie którego samorodnie powstają bakterie. A skoro tak, to unikanie zakażenia dzięki myciu rąk nie uchroni przed nieuniknioną chorobą.
* Justus von Liebig (1803 - 1873) – niemiecki chemik, nazywany „ojcem nawozu”, ponieważ udowodnił teorię o mineralnym odżywianiu roślin, co stanowiło podstawę rozwoju nowoczesnej chemii rolnej, opartej na nawozach sztucznych. Do historii Liebig przeszedł jako prekursor badań nad wpływem środowiska na organizmy. W 1841 roku Liebig sformułował prawo minimum mówiące, że czynnik, którego jest najmniej, działa ograniczająco na wzrost rośliny.
Autorem teorii samorództwa, zwanego abiogenezą, jest grecki filozof – Arystoteles (384 p.n.e. - 322 p.n.e.). Według tej teorii, niektóre organizmy żywe miały powstawać spontanicznie z materii nieożywionej – myszy z brudnego siana, szczury ze starych szmat, mszyce z opadającej na rośliny rosy, pchły z butwiejącej słomy, wszy z brudu, żaby z błota, węgorze z ciał topielców, robaki z gnijącego mięsa, muchy z gnoju, chrząszcze z wilgotnej gleby, itd.
Arystotelesowską teorię samorództwa obalił Redi* w roku 1668 prostym doświadczeniem, w którym kawałki mięsa umieścił w sześciu słoikach. Trzy z nich zakrył gęstą gazą, by nie miały do nich dostępu muchy, pozostałe trzy pozostawił odkryte. Po kilku dniach w otwartych słoikach pojawiły się robaki, natomiast w słoikach zakrytych gazą robaki nie pojawiły się. Dalsza obserwacja robaków wylęgłych w otwartych słoikach wykazała, że przemieniają się one w pozornie martwe poczwarki, z których po jakimś czasie wylęgają się muchy.
Doświadczenie Rediego obaliło teorię samorództwa, ale nie na długo, bowiem już w roku 1686 powróciła ona znowu, w związku z odkryciem przez Leeuwenhoeka** bakterii. Ówczesne mikroskopy powiększały maksymalnie 270 razy, więc pozwalały dostrzec drobnoustroje, ale nie pozwalały odkryć ich sposobu rozmnażania się przez podział komórkowy. Tej możliwości nikt nawet nie brał pod uwagę, toteż teoria samorództwa była jedynym logicznym wytłumaczeniem nagłego pojawienia się na pożywce bakterii, a następnie gwałtownego ich rozwoju.
Teorię samorództwa bakterii, a zarazem innych drobnoustrojów, obalił w roku 1775 Spallanzani*** przeprowadzając doświadczenie polegające na wyjałowieniu pożywki poprzez wygotowanie jej w kolbie****. Po zatkaniu kolby korkiem na pożywce nie obserwuje się śladów obecności bakterii, ale po odetkaniu kolby, niejako samoistnie, na pożywce pojawia się obfity wzrost bakterii.
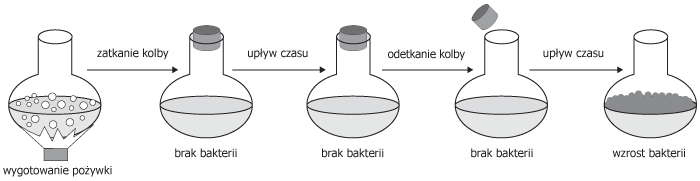
Doświadczenie Spallanzaniego obaliło teorię samorództwa, ale pozostało istotne pytanie – skąd się biorą te ilości bakterii, które niejako znikąd pojawiają na pożywce po odetkaniu kolby?
* Francesco Redi (1626 - 1697) – włoski lekarz, przyrodnik i poeta.
** Antonie van Leeuwenhoek (1632 - 1723) – holenderski przemysłowiec i przyrodnik. Początkowo handlował suknem, ale później zajął się produkcją mikroskopów ze szkieł powiększających, używanych do badania jakości sukna.
*** Lazzaro Spallanzani (1729 -1799) – włoski ksiądz, biolog i fizjolog.
**** Kolba – podstawowe naczynie laboratoryjne służące do przechowywania odczynników, a także prowadzenia reakcji chemicznych oraz wielu innych procesów prowadzonych z materiałami ciekłymi.
Opisując teorię zarazkową chorób, a właściwie jej brak, nie sposób nie wspomnieć o wirusach. Pierwszy na trop wirusa wpadł w roku 1880 Mayer* podczas badań nad chorobą niszczącą holenderskie plantacje tytoniu, zwaną mozaiką tytoniową**. Mayer próbował ustalić zarazek wywołujący tę chorobę, jednak w soku wyciśniętym z fragmentu liścia zakażonego mozaiką żadnego czynnika zakaźnego nie odnalazł; ani bakterii, ani grzybów, ani pleśni, ani innych znanych wówczas drobnoustrojów tam po prostu nie było.
W roku 1889 Beijerick*** odkrył pewną zadziwiającą cechę soku wyciśniętego z fragmentu liścia zakażonego mozaiką tytoniową. Otóż po spryskaniu nim tytoniu niektóre liście chorują na mozaikę tytoniową, zaś inne nie. Dalsze obserwacje wykazały, że podatne na zakażenie są liście, na powierzchni których istnieją uszkodzenia spowodowane ocieraniem się ich o siebie, wywołanym podmuchami wiatru. Rozwiązanie okazało się proste – wystarczyło plantację tytoniu podzielić na małe poletka, odgrodzone od siebie chroniącymi przed wiatrem szklanymi parawanami.
Po opanowaniu choroby mozaikowej tytoniu Beijerick zajął się badaniami mającymi dać odpowiedź na pytanie: co zakaża liście tytoniu mozaikowatością. Okazało się, że sok wyciśnięty z fragmentu liścia zakażonego mozaiką tytoniową, po przepuszczeniu przez najdokładniejsze filtry, nadal zachowuje właściwości zakażające, których nie traci nawet w bardzo dużym rozcieńczeniu. Beijerick brał pod uwagę, że czynnikiem zakaźnym mogą być bakterie tak małe, że nie można ich dostrzec pod mikroskopem optycznym. Gdyby tak było to, mimo że niewidoczne, owe bakterie musiałyby przejawiać jakąś formę aktywności – jakiś ruch, który wywołałby jakieś zmiany w obrazie mikroskopowym. Niczego takiego nie było.
Beijerick doszedł do wniosku, że ma do czynienia z jakąś specyficzną substancją chemiczną – trucizną zachowującą taką samą aktywność, bez względu na jej ilość. Tak też ją nazwał – trucizna, co po łacinie brzmi: virus.
Trzydzieści lat później okazało się, że substancja dotychczas zwana virusem... nie jest virusem, czyli toksyną, gdyż w jej skład wchodzą zakaźne drobiny, które nazwano wirusami. Są one tak małe, że zobaczyć można je było dopiero w roku 1939, po wynalezieniu mikroskopu elektronowego. Pierwszym wirusem, którego ujrzało ludzkie oko, był wirus mozaiki tytoniowej (Nicotina virus), zaś pierwszym człowiekiem, który go zobaczył, był amerykański mikrobiolog – Gustaw Kausche.
* Adolf Eduard Mayer (1843 - 1942) – chemik niemiecki, dyrektor Stacji Badawczej Rolnictwa w Wageningen w Holandii.
** Mozaika tytoniowa (mozaikowatość tytoniu) – choroba wirusowa tytoniu objawiająca się występowaniem na liściach tytoniu charakterystycznych żółtych plam.
*** Martinus Willem Beijerick (1851 - 1931) – holenderski botanik i mikrobiolog, założyciel Akademii Mikrobiologii w Delft w Holandii.
Tak zwana teoria chemicznej fermentacji Liebiga w rzeczywistości była hipotezą* zakładającą, że jakieś zmiany chemiczne zachodzące w substancji biologicznej wywołują samoistną przemianę tej substancji w bakterie, co by w jakiś sposób tłumaczyło nie tylko samoistne pojawianie się bakterii na powierzchni pożywki w ilościach niewystępujących na innych powierzchniach, ale także fakt, że rodzaj bakterii pojawiających się na pożywce zależy od rodzaju pożywki.
Dzisiaj możemy się domyślać, że badając tkanki roślinne Liebig przypadkowo zaobserwował przejaw aktywności wirusów, które w procesie namnażania niszczą komórki gospodarza, po czym pojawiają się bakterie odżywiające się fragmentami komórek. Wyciąg z badanej tkanki, przepuszczony przez filtr zatrzymujący bakterie, wywołuje ten sam efekt – zmiany strukturalne komórek i pojawienie się bakterii. Liebig założył więc, że w komórkach zachodzi inicjująca samorództwo bakterii fermentacja bez udziału drobnoustrojów, którą nazwał chemiczną fermentacją. Na tę właśnie możliwość powoływali się przeciwnicy mycia rąk, a tym samym przeciwnicy Pasteura.
* Hipoteza (gr. hypóthesis – przypuszczenie) to propozycja twierdzenia naukowego, które zakłada możliwą lub oczekiwaną w danym kontekście sytuacyjnym naturę związku. Stawianie i testowanie hipotez to jeden z podstawowych procesów twórczego myślenia, a także fundamentalny element procesu tworzenia nauki.
Propagandowa plotka głosi, że Pasteur obalił teorię samorództwa drobnoustrojów przeprowadzając całą serię pokazowych eksperymentów. W rzeczywistości były to dwa doświadczenia, przeprowadzone publicznie w roku 1860 w Ecole Normale Superieure przy ulicy d’Ulm w Paryżu. Najpierw Pasteur przypomniał doświadczenie obalające teorię samorództwa drobnoustrojów, przeprowadzone 85 lat wcześniej przez Spallanzaniego.
Oczywistym jest, że powtórzenie tego doświadczenia nie miało na celu obalenie teorii samorództwa. Pasteur chciał po prostu zwrócić uwagę Liebigowi i jego zwolennikom, że teoria samorództwa już została obalona. Liebig, rzecz jasna, znał to doświadczenie, i brał go pod uwagę stawiając swoją hipotezę, ale dostrzegał w nim lukę, w którą mógłby zmieścić swoją hipotezę chemicznej fermentacji, a mianowicie brak dostępu powietrza spowodowany zakorkowaniem kolby. No bo jak inaczej wyjaśnić fakt, że po odetkaniu kolby na pożywce pojawia się gruby kożuch bakterii? Przecież w powietrzu bakterie nie występują w aż takich ilościach. Wniosek stąd, że dostarczenie powietrza inicjuje chemiczną fermentację pożywki, w rezultacie czego spontanicznie zradzają się z niej bakterie.
Pasteur także nie wiedział, w jaki sposób na pożywce pojawiają się bakterie w tak dużych ilościach, toteż nie odpowiedział na to pytanie. Zamiast tego przeprowadził drugie doświadczenie, w którym korek zastąpił przepuszczającą powietrze watą. Efekt tego doświadczenia był ten sam, co w doświadczeniu Spallanzaniego – w kolbie zatkanej korkiem z waty bakterie nie pojawiły się, natomiast po wyjęciu korka nastąpił obfity ich wzrost. Dopływ powietrza nie miał tutaj żadnego znaczenia.
Trudno być prorokiem we własnym kraju. Dobrze wiedział o tym Pasteur. Obalenie teorii chemicznej fermentacji nie dość, że nie przysporzyło mu zwolenników, to jego przeciwnicy stali się jeszcze bardziej zatwardziali – odporni na argumenty. Pasteur pogodził się już z porażką, gdy przyszła niespodziewana odsiecz z zupełnie nieoczekiwanej strony – zza Kanału La Manche.
W roku 1867 Lister* opublikował raport, w którym opisał korzyści wynikające z utrzymania czystości podczas operacji chirurgicznych. Lister postawił nacisk nie tylko na mycie rąk przez lekarzy, ale także używanie przez nich specjalnych rękawic podczas operacji. Zalecał także używanie białych fartuchów, które należało zmieniać po każdym zabiegu. Jednak szczególny nacisk położył Lister na odkażanie fenolem**, którym zalecał odkażać wszystko – ręce chirurgów, narzędzia chirurgiczne, stół operacyjny, podłogę, ściany i meble oraz powietrze sali operacyjnej, a także brzegi rany i samą ranę operacyjną. Innymi słowy: Lister zalecał aseptyczność*** oraz antyseptyczność**** operacji chirurgicznych. Z raportu Listera wynikało, że po wprowadzeniu reżimu czystości śmiertelność pacjentów poddanych operacjom spada z przeszło 50% do niespełna 3%.
* Joseph Lister (1827 - 1912) – brytyjski chirurg, profesor uniwersytetów w Glasgow i Edynburgu, członek Royal Society. W roku 1897 uhonorowany tytułem barona.
** Fenol (karbol, kwas karbolowy, hydroksybenzen) jest środkiem bakteriobójczym.
*** Aseptyka to działania dążące do jałowości bakteriologicznej pomieszczeń, narzędzi, materiałów opatrunkowych i innych przedmiotów w celu niedopuszczenia drobnoustrojów do otwartej rany operacyjnej.
**** Antyseptyka (gr. anti – przeciw sepsis – gnicie) to postępowanie odkażające, mające na celu zniszczenie drobnoustrojów na brzegach rany i w samej ranie.
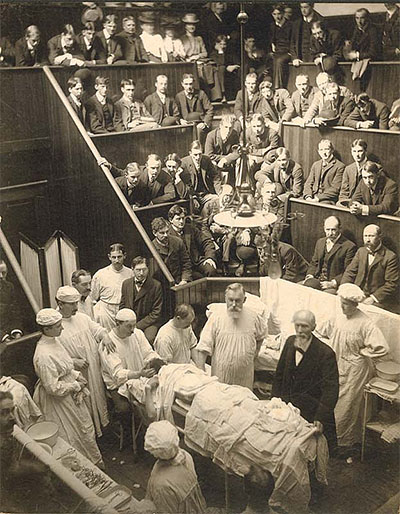
W drugiej połowie XIX wieku sale operacyjne były amfiteatralne, zapewniające młodym adeptom medycyny możliwość śledzenia przebiegu operacji chirurgicznych. Typowa sala operacyjna mogła pomieścić czterdziestoosobową widownię. Bywały dni, że widownia wypełniona była po brzegi, ale z reguły przebieg operacji obserwowało kilkunastu studentów medycyny.
Na środku sali operacyjnej stał drewniany stół "operacyjny", tj. zwykły kuchenny stół, narzędzia chirurgiczne miały drewniane uchwyty, drewniane były ławki i rusztowanie widowni. Na podłogę sali operacyjnej, która także była drewniana, często ściekały i wnikały w szpary płyny ustrojowe ze zwłok poddawanych sekcji. Studenci skarżyli się na panujący w sali operacyjnej trupi odór.
Normalną praktyką było, że na tym samym stole, tymi samymi narzędziami, tymi samymi rękoma, w tych samych ubraniach, ci sami chirurdzy przeprowadzali pokazową sekcję zwłok, a zaraz potem pokazową operację. Ta kolejność była uzasadniona faktem, że podczas operacji z przeciętych tętnic tryska krew, brudząc ubranie, toteż chirurg musiałby przebierać się do sekcji zwłok, czyli w połowie pokazu, co wydawało się niepraktyczne.
Chirurgia w owych czasach była sztuką dla sztuki. Stosowano już narkozę, więc chirurg nie musiał się śpieszyć, toteż operacje trwały długo i były głośno komentowane. Przed operacją operator, czyli głównychirurg, omawiał cel operacji, na przykład wycięcie guza. Następnie głośno wydawał polecenia asystentom, w którym miejscu wykonać nacięcie skóry, jak omijać arterie krwionośne i nerwy, jak zatamować krwawienie. Po odsłonięciu guza, do operacji przystępował główny chirurg, wciąż komentując poszczególne fazy odcinania guza. Po wycięciu guza chirurg triumfalnie unosił go do góry, a widownia wstawała i biła brawa. Chirurgów nie obchodziły dalsze losy pacjenta, którego zabierano na oddział szpitalny, by zajęli się nim lekarze i pielęgniarki. Chirurdzy byli chwaleni za dobrze przeprowadzoną operację, mimo że pacjent niedługo potem zmarł. Śmiertelność pacjentów poddawanych operacjom przekraczała 50%, co chirurdzy i lekarze kwitowali wymownym, modnym do dziś stwierdzeniem – my zrobiliśmy co w ludzkiej mocy, reszta należy do Boga. Wszyscy godzili się na taki stan rzeczy.
Ojcem Josepha Listera był naukowiec – Joseph Jackson Lister*. W roku 1830 skonstruował obiektyw achromatyczny likwidujący wadę ówczesnych mikroskopów – aberrację chromatyczną**, dzięki czemu mikroskop stał się poważnym narzędziem badawczym.

Lister od najmłodszych lat miał do czynienia z mikroskopem, i to mikroskopem najwyższej jakości (na ówczesne standardy), więc istnienie drobnoustrojów nie było dla niego niczym nowym. Będąc już profesorem i dyrektorem szpitali, z zainteresowaniem śledził publikacje Pasteura na temat roli zarazków w rozprzestrzenianiu chorób infekcyjnych, o których głośno było w angielskim światku medycznym.
Angielscy lekarze byli zbulwersowani wcześniejszymi oskarżycielskimi pismami Semmelweisa i publikacjami Pasteura sugerującymi, że to lekarze są odpowiedzialni za wysoką śmiertelność pacjentów poddawanych operacjom chirurgicznym. Taką sugestię traktowali jako osobistą obelgę – lekarz jest dżentelmenem, więc nie może roznosić chorób – twierdzili. Po takim postawieniu sprawy najpierw należałoby udowodnić, że lekarze nie są dżentelmenami, do czego nikt się nie kwapił. W tak niesprzyjającej atmosferze Lister postanowił sprawdzić, czy Semmelweis i Pasteur aby nie mają racji.
Lister wiedział, że drobnoustroje znajdują się nie tylko na rękach chirurga, ale są wszędzie, a więc także w powietrzu, na skórze wokół rany i w samej ranie operacyjnej, toteż jeśli już zapobiegać zakażeniu drobnoustrojami, to totalnie. W tamtych czasach w powszechnym użyciu był fenol, który rozpylano w szaletach miejskich, by pozbyć się nieprzyjemnego zapachu. Lister wiedział, że ma on działanie bakteriobójcze, więc postanowił wypróbować go.
Pierwszym pacjentem, u którego Lister zastosował fenol, był mały chłopiec z otwartym złamaniem nogi. Takie przypadki zwykle kończyły się śmiercią, a w najlepszym wypadku amputacją nogi w następstwie gangreny, która wdawała się po standardowej wówczas operacji. Podczas operacji asystent Listera rozpylał fenol nie tylko na jego dłonie, ale również na brzegi rany, na samą ranę, a także w powietrzu wokół.
Lister osobiście nadzorował pobyt chłopca w szpitalu. Umieścił go w izolatce, którą uprzednio dokładnie posprzątano i spryskano fenolem, sam też zmieniał mu opatrunki i sam się zdziwił, jak szybko chłopiec wyzdrowiał. Nie pojawiło się nawet ropienie rany. Wszystko wygoiło się idealnie. Znamienne, że miało to miejsce w roku 1865, a więc w tym samym, w którym zmarł Semmelweis.
Mankamentem owych czasów były opiekujące się chorymi pielęgniarki – rekrutujące się z nizin społecznych analfabetki, nawykłe do brudu, więc trudno było wymusić na nich utrzymanie czystości w salach szpitalnych, gdzie obok chorych z ropiejącymi ranami kładziono chorych po przebytej operacji. Pielęgniarki zwykle opatrywały chorych w ten sposób, że odwijały opatrunki, nakładały na ranę jakąś maść, po czym tymi samymi opatrunkami ją zawijały. W tej sytuacji nawet najlepsza sterylność operacji zdawała się na nic. Lister doskonale zdawał sobie z tego sprawę, ale szczęście mu sprzyjało, bowiem w maju 1865 roku pierwszą w świecie świecką szkołę pielęgniarstwa, założoną przez Florence Nightingale***, ukończyły pierwsze w świecie pielęgniarki z prawdziwego zdarzenia – kompetentne, świetnie wykształcone, doskonale przygotowane do zawodu.
* Joseph Jackson Lister (1775 - 1860) – angielski przemysłowiec. Amatorsko zajmował się optyką. Jako pierwszy opisał rzeczywistą postać krwinek czerwonych. W roku 1832, w uznaniu zasług, został członkiem Royal Society.
** Aberracja chromatyczna to rozszczepienie światła, które widoczne jest na granicach kontrastowych obszarów pod postacią kolorowej obwódki.
*** Florence Nightingale (1820 - 1910) – angielska pielęgniarka i działaczka społeczna. Jest autorką pierwszego podręcznika pielęgniarstwa. Dzień jej urodzin, 12 maja, jest obchodzony jako Międzynarodowy Dzień Pielęgniarek. Medal Florence Nightingale jest najwyższym wyróżnieniem przyznawanym najbardziej zasłużonym pielęgniarkom z całego świata.
 Florence Nightingale pochodziła z bogatej arystokratycznej rodziny. Otrzymała wszechstronne wykształcenie o zakresie ogólnym. Biegle władała kilkoma językami. Gdy miała 24 lata ogłosiła, że zostanie pielęgniarką, czym zbulwersowała rodzinę. Nie było do pomyślenia, żeby szanująca się dama mogła wykonywać tak hańbiące zajęcie, jak usługiwanie chorym i niedołężnym, z których większość to ludzie niskiego stanu. Florence jednak postawiła na swoim i rozpoczęła naukę pielęgniarstwa w Instytucie Diakonis** Protestanckich. Gdy zdobyła dyplom pielęgniarki, rodzina załatwiła jej prestiżowe, dobrze płatne stanowisko kuratora w Zakładzie Opieki dla Chorych Dam w Londynie, które objęła w sierpniu 1853 roku. Jednak nie to było powołaniem młodej Florence, więc już w październiku 1854 roku porzuciła wygodną posadę, by nieść pomoc rannym żołnierzom.
Florence Nightingale pochodziła z bogatej arystokratycznej rodziny. Otrzymała wszechstronne wykształcenie o zakresie ogólnym. Biegle władała kilkoma językami. Gdy miała 24 lata ogłosiła, że zostanie pielęgniarką, czym zbulwersowała rodzinę. Nie było do pomyślenia, żeby szanująca się dama mogła wykonywać tak hańbiące zajęcie, jak usługiwanie chorym i niedołężnym, z których większość to ludzie niskiego stanu. Florence jednak postawiła na swoim i rozpoczęła naukę pielęgniarstwa w Instytucie Diakonis** Protestanckich. Gdy zdobyła dyplom pielęgniarki, rodzina załatwiła jej prestiżowe, dobrze płatne stanowisko kuratora w Zakładzie Opieki dla Chorych Dam w Londynie, które objęła w sierpniu 1853 roku. Jednak nie to było powołaniem młodej Florence, więc już w październiku 1854 roku porzuciła wygodną posadę, by nieść pomoc rannym żołnierzom.
Wiosną roku 1854 zaczęły napływać zatrważające raporty z przebiegu wojny krymskiej**, z których wynikało, że podczas zimy zginęło prawie 50 000 brytyjskich żołnierzy, z czego tylko 4 077 w bitwie, pozostali zaś zmarli z powodu chorób – tyfusu, duru brzusznego, cholery i biegunki.
Ojciec wyznaczył Florence pensję w wysokości 500 funtów rocznie (około 50.000 dzisiejszych USD), co zapewniało jej dostatnie życie i niezależność finansową. Dysponując odpowiednimi finansami, Florence zebrała 38 woluntariuszek i sfinansowała wyprawę na Krym do głównego obozu wojsk brytyjskich.
Warunki, jakie zastały na miejscu, można określić jednym słowem – koszmarne. Szpitale wojskowe były przepełnione, nie działała kanalizacja, brak było wentylacji. Nikt nie zwracał uwagi na wszechobecny brud i smród. Lekko ranni żołnierze, po przyjściu do szpitala, nabawiali się infekcji i umierali.
Swoją działalność pielęgniarki rozpoczęły od czystości. Problemem była wadliwa kanalizacja oraz brak wentylacji. Florence musiała pół roku zabiegać, by rząd brytyjski raczył przysłać ekipę, która oczyściła kanalizację i poprawiła wentylację. Dostępne dane wskazują, że w pierwszym roku pobytu pielęgniarek na wojnie krymskiej śmiertelność w szpitalach wojskowych spadła z 42% do 2%.
Wojna krymska pozostała nierozstrzygnięta – skończyła się podpisaniem rozejmu 30 marca 1856 roku. W tej sytuacji jedynymi bohaterkami tej wojny okrzyknięto pielęgniarki, a przede wszystkim ich przywódczynię – Florence Nightingale. Sławę i popularność Florence wykorzystała w kampanii pozyskania środków na szkołę dla pielęgniarek. W roku 1859 Florence miała już do dyspozycji 45 000 funtów szterlingów, dzięki którym 9 lipca 1860 roku powstała pierwsza w świecie świecka szkoła pielęgniarstwa, utworzona przy szpitalu św. Tomasza w Londynie.
Resztę swych dni Florence Nightingale poświęciła na tworzenie nowoczesnego pielęgniarstwa, które jeszcze za jej życia stało się ogólnie szanowanym zawodem.
Florence Nightingale była zwolenniczką miazmatycznej teorii chorób, a więc postrzegała je jako samorodny skutek złych warunków środowiskowych. Zarazków w ogóle nie brała pod uwagę, co w gruncie rzeczy większego znaczenia nie ma. Wszak i dzisiaj, kiedy o zarazkach wiemy więcej niż potrzeba, jej definicja zdrowia i choroby, mimo że nie wspomina o zarazkach, w żadnym wypadku nie traci na aktualności:
Zdrowie to nie tylko brak choroby, ale również zdolność do racjonalnego wykorzystywania tych wszystkich sił, którymi człowiek może dysponować w celu własnego rozwoju i bycia szczęśliwym. Zdrowie możliwe jest do osiągnięcia głównie poprzez wprowadzanie zmian w środowisku – w zakresie czystości otoczenia, czystości wody, prawidłowości odżywiania, wilgotności i ruchu powietrza, usuwania nieczystości. Natomiast choroba jest wywołana przez różnorodne braki środowiska.
Wątpliwe jest, by ktokolwiek i kiedykolwiek oddał jaśniej istotę zdrowia i choroby, a już dopiero w kontekście teorii zarazkowej chorób, bo niby jak by to miało brzmieć? – Zdrowie to zabicie wszystkich zarazków w naszym otoczeniu? – A co, jeśli w pobliżu pojawi się jakiś zabłąkany zarazek? Chorujemy? Niedorzeczność...
* Diakonisy to niezamężne kobiety, które w Kościołach Protestanckich, podobnie jak zakonnice w Kościele Rzymskokatolickim, żyją we wspólnotach i poświęcają się pracy społecznej i charytatywnej.
** Wojna krymska (1853 - 1856) toczyła się między Rosją a Turcją i jej sprzymierzeńcami – Wielką Brytanią, Francją i Sardynią.
Pielęgniarki opuszczające szkołę Florence Nightingale były Listerowi niezbędne, toteż w swoim szpitalu w Glasgow utworzył nowatorski na owe czasy zespół pielęgniarski opiekujący się pacjentami po przebytych operacjach. Rezultat zastosowania fenolu podczas operacji, a także fachowej opieki pielęgniarskiej podczas i po operacji, zaskoczył nawet samego Listera, bowiem śmiertelność osób poddanych operacjom spadła z ponad 50% do niespełna 3%.
Lister namówił swoich kolegów ze szpitala w Edynburgu, gdzie poprzednio pracował, by także wprowadzili opracowane przez niego metody. Efekty były podobne. Wieści o sukcesach nowych metod operacji z zachowaniem czystości dotarły do Londynu, do Angielskiego Towarzystwa Medycznego, które zgłosiło sporo zastrzeżeń do operacji z użyciem fenolu.
Wadą fenolu użytego w pierwszych operacjach było jego stężenie, bowiem wypalał on dłonie, oczy, ubrania, a nawet bieliznę lekarzy, i uszkadzał narzędzia chirurgiczne (wówczas były one ze zwykłej stali). Ponadto Lister nasączał nim opatrunki, które wypalały skórę w miejscu ich przyłożenia. Wprawdzie było to lepsze od gangreny, która wdawała się w rany opatrywane niesterylnymi opatrunkami, niemniej jednak nie było rozwiązaniem najlepszym.
Lister był przeciwnikiem eksperymentów na zwierzętach, więc robił je po prostu na ludziach, co także narażało go na krytykę ze strony medycznych władz. Niemniej jednak Lister przeprowadził szereg eksperymentów na swoich pacjentach i ustalił, że fenol w stężeniu 0,2% działa bakteriostatycznie, 1,3% grzybobójczo, zaś w stężeniu powyżej 2% bakteriobójczo. Ustalenia te pozwoliły użyć inne stężenie fenolu do rozpylania w powietrzu w sali operacyjnej i sali szpitalnej, inne podczas operacji, a inne do nasączania opatrunków, w zależności od tego, czy pokrywały one ranę pooperacyjną, czy też ranę po usunięciu ropniaka.
Lister doskonale zdawał sobie sprawę, że nie jest w stanie przekonać władz medycznych do jakichkolwiek zmian w archaicznych kanonach sztuki lekarskiej. Pozostając w kraju musiałby porzucić nową metodę, ale nie zamierzał, i wraz z żoną wybrał się w podróż po Stanach Zjednoczonych i Europie, by propagować swą nowatorską metodę operacji. Wszędzie metoda Listera spotkała się z wielkim zainteresowaniem. Był zapraszany przez prestiżowe uniwersytety, a jego wykłady cieszyły się ogromną frekwencją. W rezultacie w niedługim czasie w szpitalach na dwóch kontynentach zapanował charakterystyczny zapach fenolu.
W Londynie było zupełnie odwrotnie – członkowie Angielskiego Towarzystwa Medycznego poczuli się dotknięci, że Lister, wbrew wyraźnym zakazom zwierzchników, śmiał swe metody propagować, jeżdżąc po całym świecie. W atmosferze nagonki na Listera żaden angielski szpital nie śmiał spróbować jego metody, mimo że ze świata docierały doniesienia świadczące o jej niezwykłej skuteczności. W roku 1883 Lister, by udowodnić skuteczność swojej metody operacji, otworzył pacjentowi kolano w celu złączenia pękniętej rzepki, co na ówczesne standardy było nieuzasadnionym ryzykiem, gdyż każde chirurgiczne otwarcie niosło ze sobą realne ryzyko śmierci, w najlepszym razie amputacji operowanej kończyny. Radzono więc choremu, by raczej pogodził się z bólem, który miał mu towarzyszyć już do końca życia. Tymczasem pacjent operowany przez Listera szybko wyzdrowiał i odzyskał pełną sprawność kolana. Sprawa szybko się rozniosła i w tym samym roku jeszcze sześć osób skazanych na dozgonne cierpienia z powodu pęknięcia rzepki zgłosiło się do Listera po pomoc. Lister nie odmówił, chorzy szybko wyzdrowieli, zaś sprzeciw wobec Listera znacznie zelżał, choć nie do końca. Sprawę definitywnie zakończyła królowa Wiktoria* nadając Listerowi tytuł barona**. Po tym wydarzeniu wdrażanie metody operacji opracowanej przez Listera stało się coraz powszechniejsze w Londynie, a w ciągu kilku lat także we wszystkich szpitalach Wielkiej Brytanii oraz kolonii brytyjskich.
W Europie nie poszło tak gładko, bowiem na początku jedynie w szpitalach dużych miast charakterystyczny zapach fenolu świadczył, że aseptyka i antyseptyka są tu standardem. W mniejszych ośrodkach brakowało przede wszystkim wyszkolonych pielęgniarek, toteż długo jeszcze charakterystyczny zapach trupiego jadu ostrzegał, że nie jest to miejsce przyjazne dla zdrowych, a co dopiero chorych.
Jednym z państw, w których najdłużej pokutował stary model, było państwo Pasteura – Francja, w której dopiero w roku 1900, zniknął on zupełnie. Tak więc trzeba było aż 40 lat, by rozpoczęta przez Pasteura akcja czystych rąk lekarzy zakończyła się pełnym sukcesem. Pasteur tego nie dożył. Trudno zatem zmiany w medycynie, które zaszły w drugiej połowie XIX wieku, nazwać rewolucyjnymi***. Wręcz przeciwnie – zmiany następowały wolno i opornie, przy czym nowatorzy największy, i w zasadzie jedyny opór napotykali ze strony skostniałych struktur medycznych, które nigdy nie były i po dziś dzień nie są skore do naruszenia świętego dogmatu, zwanego sztuką lekarską.
* Aleksandra Wiktoria (1819 - 1901) – królowa Zjednoczonego Królestwa Wielkiej Brytanii i Irlandii, cesarzowa Indii.
** Baron – tytuł szlachecki. W Anglii baronowie zasiadali w Wielkiej Radzie, czyli zgromadzeniu króla, arcybiskupów, opatów, baronów i hrabiów.
*** Rewolucja (łac. revolutio – przewrót) – gwałtowne przejście z jednego stanu w drugi.
Wciąż pozostaje bez odpowiedzi pytanie: kto jest autorem domniemanej zarazkowej teorii chorób. Czy któreś z tych czworga ludzi, którzy odegrali najważniejszą rolę w zmianach, jakie zaszły w medycynie w drugiej połowie XIX wieku? Czy Semmelweis, Pasteur, Lister albo Nightingale mogli być autorami owej tajemniczej teorii?
 Semmelweis odpada jako autor teorii zarazkowej chorób, ponieważ w ogóle nie brał pod uwagę zarazków. Właśnie stąd wziął się jego konflikt ze środowiskiem lekarskim, że nie potrafił określić czynnika wywołującego choroby. On powiązał jedynie fakty, które mówiły wyraźnie, że w dni, kiedy lekarze położnicy mieli zajęcia w prosektorium, najwięcej kobiet zapadało na posocznicę połogową. Ale dlaczego – tego wyjaśnić nie potrafił.
Semmelweis odpada jako autor teorii zarazkowej chorób, ponieważ w ogóle nie brał pod uwagę zarazków. Właśnie stąd wziął się jego konflikt ze środowiskiem lekarskim, że nie potrafił określić czynnika wywołującego choroby. On powiązał jedynie fakty, które mówiły wyraźnie, że w dni, kiedy lekarze położnicy mieli zajęcia w prosektorium, najwięcej kobiet zapadało na posocznicę połogową. Ale dlaczego – tego wyjaśnić nie potrafił.
Lister wiedział o zarazkach dostatecznie dużo, by zdać sobie sprawę, że są one chorobotwórcze tylko wówczas, gdy przenikną do organizmu przez otwartą ranę, czyli że są groźne, ale warunkowo. Natomiast nie ma ani jednej wzmianki, by Lister określił zarazki jako bezwzględnych sprawców wszelkich chorób, jakby to miała czynić domniemana teoria zarazkowa chorób.
Nightingale wiedziała tylko, że choroby biorą się z niekorzystnych zmian w środowisku, i to jej w zupełności wystarczyło, by osiągnąć sukces. Wiedza o zarazkach nie była jej do niczego potrzebna, toteż nigdy o niej nie wspominała.
Pozostaje jedynie Pasteur, tylko czy rzeczywiście istnieją realne przesłanki, by przypisać mu autorstwo teorii, której nie ma? To, iż Pasteur mówił o zarazkach, miało zupełnie inny sens, bowiem jako kontynuator starań Semmelweisa wiedział doskonale, że musi określić powód, dla którego lekarze powinni myć ręce przed odebraniem porodu, nie mówiąc już o przystąpieniu do operacji. Pasteur określił ten powód, którym są zarazki przenoszone przez brudne ręce. Pytanie, czy Pasteur miał na myśli zarazki jako sprawców infekcji szpitalnych, czy brudne ręce lekarzy, pozostanie bez odpowiedzi, z tego prostego względu, że Pasteur już nie żyje. Tym niemniej wiemy o Pasteurze dostatecznie dużo, by wyciągnąć wniosek, czy jest on autorem teorii zarazkowej chorób, czy też nie jest.
Największą trwogę społeczeństw krajów kapitalistycznych budzi kryzys gospodarczy i związane z nim widmo bezrobocia. W drugiej połowie XIX wieku francuski przemysł jedwabniczy stanął na krawędzi katastrofy, wskutek której dwa miliony ludzi pozostałoby bez środków do życia. Powodem była choroba jedwabników – pebryna*.
Opanowanie tej plagi było wyzwaniem na miarę bajkowych rycerzy walczących ze smokami. Na zwycięzcę czekała nagroda, no... może nie ręka księżniczki, ani pół królestwa, ale wielka sława z pewnością. Przez kilka lat najznakomitsi specjaliści starali się wyleczyć owady dotknięte pebryną, ale bez powodzenia – choroba co roku niszczyła kolejne hodowle jedwabników.
Pasteur nie chciał narażać się na jeszcze większą zawiść środowiska naukowego, które zazdrościło mu sławy, więc nie włączył się w wyścig o kolejną sławę. W roku 1863 francuska prasa roiła się od domysłów, dlaczego największy naukowiec Francji nie uczestniczy w tej jakże ważnej misji. Co na to rząd? Wreszcie w imieniu rządu francuskiego do Pasteura zwrócił się senator Dumas**.
Na takie zaproszenie czekał Pasteur, toteż w roku 1865 opuścił Paryż i udał się na południe Francji, by z bliska przyjrzeć się hodowlom jedwabników. Z wcześniejszych publikacji wiedział, że chorobę jedwabników wywołuje pierwotniak*** Nosema bombycis. Przyglądając się jajeczkom jedwabników Pasteur zauważył, że większość z nich jest zarażona pierwotniakiem, ale nie wszystkie. Niektóre były zdrowe, a więc odporne na pierwotniaki. Pasteur wybrał tylko zdrowe jajeczka, natomiast chorymi przestał się interesować; nie podjął się próby leczenia ich.
Zgodnie z przewidywaniami, ze zdrowych jajeczek wykluły się zdrowe owady znoszące zdrowe jajeczka. Pasteur nauczył hodowców selekcji jajeczek jedwabników korzystając z mikroskopu i katastrofa francuskiego przemysłu jedwabniczego została zażegnana.
W trakcie badań Pasteur zauważył, że oprócz pebryny jedwabniki chorują także na inną chorobę – flaszerię****, zwaną martwotą z tego względu, że gąsienice nie wykazują żadnych objawów chorobowych, mimo to nie kręcą kokonów. Badania wykazały, że choć nie można wykryć zarazka wywołującego flaszerię, to jest ona chorobą zakaźną. Dziś wiemy, że flaszeria jest chorobą wirusową, o czym Pasteur nie miał pojęcia, mimo to poradził sobie, zauważył bowiem, że podatność gąsienic na zakażenie jest bardzo zróżnicowana – niektóre giną tuż po zakażeniu, niektóre kilka tygodni później, a niektóre przeżywają zakażenie i przystępują do kręcenia kokonów. Pasteur odkrył, że podatność gąsienic na zakażenie zależy od warunków ich hodowli, więc ustalił optymalne warunki hodowli jedwabników uwzględniające takie czynniki środowiskowe, jak: temperatura, wilgotność i wentylacja powietrza, jakość i rozdział pożywienia, a także ogólnie pojęte higieniczne warunki hodowli jedwabników. Tym sposobem wydajność hodowli jedwabników nie tylko została przywrócona do dawnego poziomu, ale stała się znacznie wyższa.
System opracowany przez Pasteura, zwany produkcją jajeczek jedwabnika systemem Pasteura, jest stosowany po dziś dzień we wszystkich hodowlach jedwabników na całym świecie.
Dla zwykłego zjadacza chleba zawsze ważniejsze jest to, czy jego rodzina będzie miała co jeść, od tego, jaki korek zastosował Pasteur w swoim doświadczeniu, albo że opracował szczepionkę przeciw wściekliźnie, która komuś gdzieś tam zagraża, ale nie bezpośrednio jego rodzinie. Zamiana widma bezrobocia na bum gospodarczy, który w przemyśle jedwabniczym wkrótce nastąpił, miała bezpośrednie przełożenie na poziom życia wielu Francuzów, toteż opanowanie chorób jedwabników przysporzyło Pasteurowi największą sławę, przyćmiewającą wszystkie inne jego osiągnięcia, które nie miały tak bezpośredniego wpływu na poziom życia ludzi.
Rząd francuski docenił wkład Pasteura w zażegnanie katastrofy przemysłu jedwabniczego honorując go najwyższym państwowym odznaczeniem Francji – Narodowym Orderem Legii Honorowej.
Sposób rozwiązania chorób jedwabników jest koronnym dowodem, że Pasteur nie może być autorem utopijnej teorii zarazkowej chorób, która odpowiedzialność za choroby infekcyjne zrzuca na zarazki, więc jedynym sposobem postępowania w chorobie infekcyjnej jest ustalenie rodzaju zarazka i zabicie go lekami, zaś postępowanie profilaktyczne to sztuczne uodpornienie przeciwko zarazkom, badania profilaktyczne i „zapobiegawcze” zażywanie leków. Pasteur wiedział mniej, niż wiemy dziś, ponieważ nie zdawał sobie sprawy z istnienia wirusów, ale wiedział jedno – zarazki są czynnikiem zakaźnym, ale o tym, czy do zakażenia dojdzie, czy też nie, decyduje nie zarazek, lecz organizm. Ten wniosek Pasteur wyraził jednoznacznie i dobitnie: Podłoże jest wszystkim, a bakteria – niczym.
* Pebryna (plamica, pieprzyca) to wywoływana przez sporowce zakaźna choroba pasożytnicza przewodów pokarmowych jedwabników, objawiająca się występowaniem drobnych czarnych plamek (pieprzyków) na ciele gąsienic.
** Jean-Baptiste Andre Dumas (1800 - 1884) – francuski chemik, znany z tego, że opracował sposób określenia mas atomowych pierwiastków i mas cząsteczkowych.
*** Pierwotniaki (protozoa) to grupa jedno- rzadziej wielokomórkowców posiadających cechy zarówno bakterii, jak i zwierząt. Typowymi przedstawicielami pierwotniaków są wiciowce, okrzemki i ameby.
**** Flaszeria (martwota) – wirusowa choroba gąsienic jedwabników.
Nic tak Pasteura nie oczyszcza z zarzutu popełnienia niedorzecznej teorii zarazkowej chorób, jak opinia jego najzacieklejszych wrogów, na czele których stał Koch*. Była to rozgrywka polityczna, gdyż Niemcy za wszelką cenę chcieli przyćmić sukcesy Francuza, zdobywającego coraz większą sławę w świecie, podczas gdy oni, Niemcy, notowali tylko niepowodzenia. Liebig, który jako pierwszy miał nadszarpnąć autorytet Pasteura, już nie żył, więc padło na Kocha, który miał na swym koncie odkrycie bakterii wąglika i cholery (przeciwko którym, jakby na złość, szczepionki wynalazł Pasteur). W roku 1882 Koch odkrył bakterię wywołującą gruźlicę (prątek gruźlicy zwany czasami prątkiem Kocha), a w roku 1890 ogłosił, że wynalazł szczepionkę przeciwko tej chorobie**. Szczepionka nazywała się tuberkulina, zaś wykonana była, wzorem szczepionek Pasteura, z osłabionych prątków gruźlicy.
Tuberkulina nie była jeszcze dostatecznie wypróbowana, mimo to, pod naciskiem Wilhelma II***, została wprowadzona do leczenia chorych. Cesarz liczył, że szczepionka Kocha przyćmi nieco sławę Pasteura i tym samym podniesie znaczenie nauki cesarstwa niemieckiego na forum międzynarodowym, ale się przeliczył. Tuberkulinę szybko wycofano, gdy okazało się, że nie tylko nie leczy ona gruźlicy, jak obiecywano, ale wręcz przyśpiesza rozwój choroby.
We wrześniu 1882 roku Pasteur i Koch spotkali się w Genewie na IV Międzynarodowym Kongresie Higieny. W opublikowanej trzy miesiące wcześniej broszurce Pasteur wspomniał, że nie znalazł zarazków wywołujących wściekliznę (nad szczepionką przeciw której właśnie pracował), co nie przeszkodziło mu dowiedzieć się, gdzie one są. Koch zaplanował, że na specjalnie temu poświęconej sesji, wraz z dwoma pomocnikami, weźmie Pasteura w krzyżowy ogień pytań. Pasteur odmówił, gdyż przeczuwał, że Koch musi coś knuć. Obaj panowie serdecznie się nienawidzili.
Po powrocie z konferencji Koch skrytykował metody Pasteura, że nie odpowiadają żadnym naukowym kryteriom, Pasteur zaś spytał, jakie są te naukowe kryteria. Koch nie odpowiedział, gdyż rzeczywiście w tamtych czasach dopiero rodząca się mikrobiologia żadnych naukowych kryteriów jeszcze nie wypracowała – każdy robił jak uważał. Liczyła się skuteczność. Koch postanowił to zmienić.
* Heinrich Herman Robert Koch (1843 - 1910) – niemiecki lekarz i bakteriolog. Laureat Nagrody Nobla (1905) za badania nad gruźlicą.
** Szczepionka przeciw gruźlicy (BCG) została opracowana w roku 1921 w filii Instytutu Pasteura w Lille we Francji przez Alberta Calmette'a i Camille'a Guerina.
*** Wilhelm II Hohenzollern (1859 - 1941) – ostatni niemiecki cesarz i pruski król.
W rzeczywistości autorem postulatów* jest Henle**, który ogłosił je w roku 1840 na uniwersytecie w Getyndze, gdzie był profesorem anatomii. Jednak nie wzbudziły one większego zainteresowania i jedynie studenci czasami o nich rozmawiali. W latach 1862 - 1866 Koch studiował na tym uniwersytecie, więc słyszał o postulatach Henlego, ale przypomniał sobie o nich dopiero po jego śmierci, w roku 1892, kiedy opublikował je jako swoje – postulaty Kocha:
- Drobnoustrój musi być obecny u wszystkich osób mających daną chorobę i musi mieć związek ze zmianami chorobowymi.
- Drobnoustrój musi być wyizolowany w czystej kulturze od osoby chorej.
- Drobnoustrój, wyizolowany od chorej osoby, po wprowadzeniu do organizmów ludzi lub zwierząt, musi wywołać tę samą chorobę.
- Drobnoustrój należy ponownie wyizolować w czystej kulturze od eksperymentalnie zakażonego człowieka lub zwierzęcia, w celu spełnienia trzeciego postulatu.
Ogłoszone przez Kocha postulaty Henlego zostały uznane przez środowisko medyczne jako kryteria naukowe, zaś ich spełnienie miało być wymogiem podczas badań nad szczepionkami. Postulaty wyraźnie były wymierzone w Pasteura, który przyznał wcześniej, że nie udało mu się wyizolować zarazka wścieklizny. Jak na ironię, po odkryciu wirusów wyszło na jaw, że zarazek wścieklizny może spełnić tylko jeden postulat Kocha – pierwszy. Zresztą żaden zarazek nie może spełnić tych postulatów, gdyż są po prostu niedorzeczne.
* Postulat – teza przyjęta bez dowodów; coś, czego się z góry wymaga.
** Friedrich Gustaw Jakob Henle (1809 - 1885) – niemiecki anatom i patolog.
Pasteur w ogóle nie zareagował na postulaty Kocha (wówczas nie wyszło jeszcze na jaw, kto jest prawdziwym ich autorem). Znamienne, że dzisiejsza propaganda tłumaczy milczenie Pasteura jako dowód jego przychylności dla owych postulatów (milczenie jest potwierdzeniem, głosi slogan). Za to ogłoszenie przez Kocha postulatów spotkało się z ostrą reakcją higienistów.
Trzeba wiedzieć, że w owym czasie higienistów było więcej niż lekarzy. Mieli swoje ministerstwa zdrowia publicznego w rządach państw europejskich, dobrze zorganizowane struktury terenowe, system szkolnictwa, w skład którego wchodziły centralne akademie zdrowia publicznego oraz lokalne szkoły średnie, a także terenowe ośrodki kształcące kadry techniczne higienistów.
Działalność higienistów skupiona była przede wszystkim na szeroko pojętej profilaktyce zdrowotnej, u podstaw której leżała poprawa bytu ludności, warunków higienicznych i sanitarnych w gospodarstwach domowych oraz w obiektach o charakterze publicznym – szkołach, fabrykach, kinach, sklepach, środkach komunikacji masowej. W gestii higienistów było projektowanie i nadzorowanie budowy miejskich kanalizacji, wodociągów i oczyszczalni ścieków. To właśnie higieniści powołali do życia miejskie służby komunalne zajmujące się wywozem śmieci. Oni też wyznaczali lokalizację wysypisk śmieci. Dzięki tym zabiegom Europa w drugiej połowie XIX wieku przestała być nawiedzana przez epidemie cholery, dżumy i tyfusu.
Między lekarzami a higienistami istniał konflikt interesów. Lekarze mieli za złe higienistom, że odbierają im pacjentów (ze zdrowych medycyna nie ma żadnego pożytku), higienistów zaś irytowało, że lekarze pomniejszają ich zasługi, zaś poprawę stanu zdrowia społeczeństwa przypisują opiece medycznej. Ogłoszenie przez Kocha postulatów przepełniło czarę goryczy. Pettenkofer*, czołowy niemiecki higienista, przewodniczący Monachijskiego Instytutu Higieny, był zbulwersowany postulatami, z których wynika, że o chorobie infekcyjnej decyduje tylko i wyłącznie zarazek.
Pettenkofer postrzegał zarazki jako jeden z czynników zakaźnych, ale nie najważniejszy, jakby to chciał Koch. Ważniejsze od zarazka są inne czynniki, przede wszystkim odporność człowieka oraz jego warunki bytowe – czy ma co jeść, czy ma bieżącą wodę i kanalizację, czy ma czym ogrzać mieszanie. Pettenkofer krytykował Kocha tak zawzięcie, że ten rzucił mu wyzwanie: – Skoro zarazek jest takim błahym czynnikiem zakaźnym, to czy zaryzykowałby Pan wypicie bakterii cholery? – Pettenkofer się zgodził. Fiolka pełna zarazków cholery wyizolowanych ze stolca osoby zmarłej na tę chorobę dotarła 7 października 1892 roku. Pettenkofer poprosił o szklankę wody, wlał do niej zawartość fiolki, zamieszał i w obecności świadków wypił. Cholera jest chorobą przenoszoną drogą pokarmową, więc zgodnie z postulatami Kocha Pettenkofer po wypiciu zarazków powinien zachorować na cholerę, tymczasem jedyną reakcją organizmu Pettenkofera była dwudniowa biegunka, nic ponadto. Eksperyment Pettenkofera obalił postulaty Kocha, ale ten nie dawał za wygraną twierdząc, że zarazki wysłane Pettenkoferowi zostały, na wszelki wypadek, celowo osłabione. Wówczas Emmerich**, bliski współpracownik Pettenkofera, zażądał przysłania zarazków cholery w pełni wirulentnych***, które wypił 17 października 1892 roku. Organizm Emmericha zareagował ostrą biegunką, ale jednodniową, natomiast kliniczne objawy cholery także tym razem nie wystąpiły.
Pettenkofer jeszcze jakiś czas walczył z postulatami Kocha, ale bez rezultatu, bowiem bardzo się one spodobały niemieckiemu przemysłowi farmaceutycznemu. W roku 1894 Pettenkofer wycofał się z życia publicznego, a 10 lutego 1901 roku zastrzelił się.
Dziś po higienistach pozostał ślad w postaci pań higienistek w szkołach, w których, jak na ironię, na lekcjach historii nie mówi się o higienistach – kim byli, co zrobili. Zostali wyrugowani z kart historii, ponieważ nie godzili się na farmaceutyczno-medyczną wizję świata, opartą na niedorzecznej teorii zarazkowej chorób.
* Max Joseph von Pettenkofer (1818 - 1901) – niemiecki chemik i higienista.
** Rudolf Emmerich (1852 - 1914) – niemiecki bakteriolog i higienista.
*** Wirulencja (zjadliwość) drobnoustrojów to zdolność drobnoustrojów chorobotwórczych do wywołania choroby. Wirulencję drobnoustrojów oznacza się przez zakażanie zwierząt doświadczalnych i ustalanie dawek powodujących ich śmierć.
Przypisując Pasteurowi autorstwo zarazkowej teorii chorób, propaganda powołuje się na szczepionki, które on wynalazł, a skoro tak, skoro to on wynalazł szczepionki przeciw zarazkom, to tylko on może być domniemanym autorem domniemanej teorii zarazkowej chorób, nikt inny. Prześledźmy zatem owe wynalezione przez Pasteura szczepionki, których było cztery – przeciwko cholerze drobiu, wąglikowi bydła, różycy świń i przeciwko wściekliźnie zwierząt i ludzi.
W roku 1796 Edward Jenner odkrył, że z wysięku surowiczego osoby chorej na krowiankę można sporządzić szczepionkę przeciw zupełnie innej chorobie, a mianowicie czarnej ospie. Od tego czasu wielu naukowców próbowało wynaleźć jakąś szczepionkę. Pierwsze szczepionki wykonywane były podobnie jak szczepionki przeciwko czarnej ospie, a więc zawierały zarazki całkowicie wirulentne, toteż zaszczepienie nimi było jednoznaczne z zakażeniem danym zarazkiem.
W roku 1880 Pasteur zajął się opracowaniem szczepionki przeciwko cholerze drobiu*, której epidemia rujnowała francuskich hodowców drobiu. Pasteur przeczytał wszystkie dostępne raporty na temat badań nad szczepionkami i nie zamierzał popełniać błędów poprzedników. Postanowił po prostu osłabić bakterie cholery, które wyhodował na płynnej pożywce własnego pomysłu. Najprostszy sposób osłabienia bakterii przez ich wysuszenie okazał się najlepszy. Po zmieleniu i zmieszaniu z wodą Pasteur uzyskał szczepionkę, dzięki której drób bez odchorowania cholery nabył odporność przeciwko niej i epidemia została opanowana.
W roku 1881 Pasteur opracował szczepionkę przeciwko wąglikowi**, który dziesiątkował stada bydła w kilku regionach Francji. Po zaszczepieniu bydła w kilku farmach, gdzie wąglik występował najczęściej, epidemia w tajemniczy sposób wygasła.
Obecnie wiadomo, że chorobę wywołuje bakteria zwana pałeczką wąglika (Bacillus anthracis). Bakterię tę można nazwać mięsożerną, a to ze względu na specyficzny sposób zdobywania przez nią pożywienia. Otóż wydziela ona specyficzne enzymy trawienne, które wnikają do komórek żywiciela i pobudzają aktywność enzymów komórkowych doprowadzając do apoptozy, czyli rozpadu komórek na fragmenty, które stanowią pożywkę dla tej bakterii.
W zwłokach zwierząt padłych z powodu wąglika następuje szybki rozkład gnilny, w wyniku czego z wszystkich naturalnych otworów ciała wycieka smolista wydalina. Dawniej nie zdawano sobie sprawy, że nie można dopuścić, by owa wydalina wyschła, bowiem w warunkach odwodnienia zawarte w niej pałeczki wąglika wytwarzają formy przetrwalnikowe, zakażające trawę na pastwisku, a za jej pośrednictwem kolejne zwierzęta.
Po wprowadzeniu wapna do utylizacji ciał i wydalin zwierząt padłych z powodu zakażenia wąglikiem szczepionka przeciwko tej chorobie przestała być użyteczna i do dzisiaj nie jest stosowana.
W roku 1883 Pasteur opracował szczepionkę przeciw różycy świń***. Szczepionka okazała się bezużyteczna, ponieważ włoskowiec różycy, który tę chorobę wywołuje, jest bakterią komensalną powszechnie występującą w jelitach oraz na błonach śluzowych nosa i gardła świń. Włoskowiec różycy jest oportunistą, a więc jest chorobotwórczy warunkowo. Choroba najczęściej pojawia się w stadach świń niewłaściwie żywionych, utrzymywanych w nieodpowiednich warunkach higienicznych i mikroklimatycznych. Szczególnie niekorzystne są miesiące letnie, gdy spada odporność świń wskutek przegrzania. W tych warunkach świnie nieszczepione chorują i zdychają na różycę, zaś szczepione nie chorują, ale też zdychają.
* Cholera drobiu (pastereloza drobiu) to zakaźna choroba ptactwa domowego, wywołana przez pałeczkę Pasteurella multocida. Choroba przenosi się przez wodę i/lub karmę. Zachorowaniu sprzyjają chłód i ciasnota pomieszczenia.
** Najbardziej podatne na zakażenie wąglikiem są krowy, konie, owce i kozy. Świnie i psy są mało podatne, natomiast ptaki są zupełnie niewrażliwe na zakażenie wąglikiem. Jako chorobą odzwierzęcą, wąglikiem może zarazić się także człowiek, głównie drogą pokarmową po zjedzeniu surowego lub niedogotowanego mięsa zawierającego pałeczki wąglika.
*** Różycę świń wywołuje bakteria włoskowiec różycy (Erysipelothrix rhusiopathiae).
Badania nad szczepionką przeciw wściekliźnie Pasteur rozpoczął w roku 1881. Pierwszy rok stracił na próby wyizolowania zarazka wywołującego tę chorobę, ale go nie wyizolował. Kto wie? – może wówczas przyszło mu do głowy, że jednak Liebig miał rację z tą swoją hipotezą chemicznej fermentacji? Takie wyjaśnienie również wchodziło w rachubę, ale praktycznego znaczenia nie miało. Pasteur wiedział, że w przypadku czarnej ospy także nie można (w jego czasach) wyizolować zarazka wywołującego tę chorobę, mimo to obie szczepionki przeciwko niej, wykonane zarówno z materiału pobranego od osób chorych na czarną ospę, jak i chorych na chorobę odzwierzęcą – krowiankę, okazały się skuteczne. Tą drogą postanowił pójść.
Do eksperymentów Pasteur najpierw używał psów, a gdy ich zabrakło, musiał zadowolić się królikami. Pobierał wydzieliny i tkanki zwierząt laboratoryjnych zarażonych wścieklizną i próbował zarazić nimi inne zwierzęta laboratoryjne. Tym sposobem doszedł do wniosku, że najbardziej zakaźny jest mózg chorego zwierzęcia, ale tu napotkał trudność, bowiem mózg trudno jest wysuszyć. Musiał zadowolić się rdzeniem kręgowym, który także wykazuje właściwości zakaźne, a przy tym jest cienki, więc łatwo go wysuszyć.
Eksperymentując na zwierzętach Pasteur ustalił, że niewysuszony rdzeń kręgowy królika zakażonego wścieklizną wykazuje pełną zakaźność, która w miarę wysychania maleje, a po dwóch tygodniach zanika. Pasteur próbował znaleźć optymalne wysuszenie rdzenia kręgowego królika zakażonego wścieklizną, by sporządzona z niego szczepionka wywołała nabycie odporności, ale było to stratą czasu, ponieważ szczepionki albo zakażały zwierzęta wścieklizną, albo nie wywoływały żadnego efektu. Pasteur zrozumiał, że trzeba wykonać serię szczepień, rozpoczynając od rdzenia kręgowego suszonego najdłużej (14 dni) do rdzenia kręgowego suszonego najkrócej (1 dzień). Właśnie był w trakcie sprawdzania tego pomysłu na zwierzętach, gdy o godzinie 8 rano 6 lipca 1885 roku do laboratorium weszła skromnie ubrana kobieta, trzymająca za rękę dziewięcioletniego chłopca.
Kobieta wręczyła Pasteurowi list napisany przez prowincjonalnego lekarza z dalekiej Alzacji*, skąd kobieta i chłopiec pochodzili. List zawierał zwięzły opis przypadku syna kobiety – Josepha Meistera**, którego przed dwoma dniami pogryzł wściekły pies. Rokowania lekarza nie były dobre – chłopiec miał na rękach aż 14 głębokich ran, zadanych kłami rozwścieczonego zwierzęcia. Lekarz wiedział, że Pasteur od czterech lat pracuje nad szczepionką przeciw wściekliźnie, więc w nim widział jedyny ratunek dla chłopca. Za radą lekarza, kobieta z dzieckiem wsiedli do najbliższego pociągu i w nocy przyjechali do Paryża, a z samego rana zjawili się w laboratorium Pasteura, by prosić go o uratowanie chłopca, któremu groziła śmierć w strasznych męczarniach.
Pasteur znalazł się w głębokiej rozterce – z jednej strony jako naukowca korciła go chęć wypróbowania szczepionki na człowieku, ale z drugiej strony po ludzku się bał.
Pasteur doskonale zdawał sobie sprawę, jak wielkie ryzyko musi podjąć, podając chłopcu szczepionkę. W razie niepowodzenia niechybnie rzuci się na niego zgraja nieżyczliwych mu lekarzy, odsądzając od czci i wiary, i już nigdy nie będzie mógł podjąć próby podania szczepionki człowiekowi. Jednak patrząc na rany chłopca zdawał sobie sprawę, że jest on w śmiertelnym potrzasku. Czas naglił, ale Pasteur postanowił zasięgnąć rady dwóch lekarzy, którzy byli jego sprzymierzeńcami, i którym ufał – Vulpiana*** i Granchera****. Obaj wyrazili opinię, że Pasteur ma moralne prawo zaszczepić chłopca, by spróbować uchronić go przed całkiem realnym ryzykiem śmierci.
* Alzacja to rejon administracyjny Francji, położony w północno-wschodniej części kraju nad Renem, przy granicy z Niemcami.
** Joseph Meister (1876 - 1940) był dozorcą w Instytucie Pasteura, gdy do Paryża wkroczyli Niemcy. Zginął od samobójczej kuli z własnego rewolweru, gdy nie potrafił zapobiec wtargnięciu nazistów do znajdującej się na terenie instytutu krypty, w której spoczywają szczątki Ludwika Pasteura.
*** Edme Felix Alfred Vulpian (1826 - 1887) – francuski lekarz neurolog, jeden z odkrywców rdzeniowego zaniku mięśni. Odkrył adrenalinę w rdzeniu nadnerczy, jako pierwszy użył terminu „migotanie” dla opisania nieregularnego rytmu serca.
**** Jacques-Joseph Grancher (1843 - 1907) – francuski lekarz pediatra. Od roku 1885 dyrektor Hopital des Enfants Malades – pierwszego w Paryżu szpitala dla chorych dzieci, a od 1887 roku członek Rady Dyrektorów Instytutu Pasteura.
Nazwa pochodzi od najbardziej spektakularnych objawów tej choroby, którymi są podniecenie oraz agresja – wściekłość. Dawniej wierzono, że psy wściekają się, gdy zjedzą gorącą albo przesoloną karmę. Obecnie wiemy, że wściekliznę wywołuje Rabies virus.
Nosicielami wirusa wścieklizny mogą być wszystkie ssaki, ale najczęściej są nimi: lisy, jenoty, borsuki, nietoperze, gryzonie i zajęczaki. Zwierzęta te mogą zarazić wścieklizną zwierzęta domowe, głównie psy i koty.
Badania laboratoryjne wykazują, że większość zwierząt posiada naturalną odporność przeciwko wisusowi wścieklizny, tym niemniej u około 20% dochodzi do wystąpienia choroby. Szczególnie niebezpieczne są ugryzienia w pysk, szyję i klatkę piersiową. Istotne znaczenie ma ilość i głębokość ran.
Z miejsca ugryzienia wirus trafia do komórek mięśni, w których wstępnie się namnaża. Jest to okres inkubacji choroby (wylęgania), trwający z reguły od jednego do trzech miesięcy, w skrajnych przypadkach od dziesięciu dni do roku.
Po rozpadzie komórek mięśni wirusy wścieklizny trafiają do płynu międzytkankowego, który przenosi je do włókien nerwowych, a dalej do płynu mózgowo-rdzeniowego, aż w końcu docierają do szarych komórek* mózgu, gdzie następuje intensywne namnożenie wirusów skutkujące szybką degradacją istoty szarej mózgu. Z mózgu wirusy wścieklizny są roznoszone włóknami nerwowymi po całym organizmie, w tym także do ślinianek.
Wirusy będące w stadium inkubacji są łatwe do zniszczenia dla sprawnego systemu odpornościowego, ale nie ma żadnego sposobu, by stwierdzić, czy wirus został zniszczony, czy też proces inkubacji wirusa w komórkach mięśni wciąż trwa. Pewną informację daje obserwacja przeżyciowa lub pośmiertne badanie mózgu zwierzęcia, które ugryzło człowieka.
Jeżeli obserwacja przeżyciowa bądź badanie pośmiertne mózgu zwierzęcia potwierdzi, że w momencie pogryzienia było ono zarażone wścieklizną, albo jeśli nie udało się schwytać zwierzęcia, ale wywiad epidemiologiczny potwierdza występowanie w danej okolicy przypadków wścieklizny, podejmuje się próbę leczenia.
Obecnie w leczeniu wścieklizny stosuje się jednocześnie szczepionki przeciw wściekliźnie oraz surowice odpornościowe zawierające specyficzne przeciwciała przeciwko wirusowi wścieklizny. Nałożenie na siebie dwóch metod jest uzasadnione tym, że pierwsze szczepionki z serii szczepień zawierają w zasadzie martwe wirusy, co znacząco wydłuża czas wytworzenia czynnej odporności swoistej. Dlatego stosuje się protezę odpornościową w postaci gotowych specyficznych przeciwciał.
Po wystąpieniu objawów chorobowych wścieklizna jest zawsze śmiertelna. Chore zwierzęta usypia się, zaś ludziom zapewnia się opiekę paliatywną.

Jak ocenia WHO, na świecie z powodu wścieklizny umiera co roku około 55 000 ludzi, z czego 99% w Afryce, Azji i Ameryce Południowej. Największą śmiertelność z powodu wścieklizny notuje się w Indiach, gdzie co roku umiera przeszło 20 000 ludzi, a około 7 000 000 jest poddanych leczeniu. Przyczyną tak licznego występowania wścieklizny jest duża liczba wałęsających się bezpańskich psów.
W krajach wysokorozwiniętych przypadki zarażenia ludzi wścieklizną zdarzają się sporadycznie – raz na kilka lat. Tak niską zachorowalność na wściekliznę uzyskano dzięki systemowi wyłapywania bezpańskich psów, oraz profilaktycznemu szczepieniu dziko żyjących drapieżników, głównie lisów, a także zwierząt domowych, głównie psów. Świadectwo szczepienia zwierzęcia nie wystarcza, by wykluczyć możliwość zakażenia osoby przez nie pogryzionej.
U ludzi, oprócz szczepień prewencyjnych**, wykonuje się także szczepienia profilaktyczne***, którymi objęte są grupy zawodowe szczególnie narażone na zakażenie – leśnicy, służby weterynaryjne, opiekunowie schronisk dla zwierząt, badacze wykonujący sekcje zwłok padłych dzikich zwierząt, turyści wybierający się do krajów, gdzie wścieklizna jest rozpowszechniona, szczególnie do Indii.
* Szare komórki tworzą tak zwaną istotę szarą, czyli tak zwaną korę mózgu okrywającą mieszczącą się wewnątrz mózgu istotę białą.
** Prewencja – działania w sytuacji zagrożenia.
*** Profilaktyka – działania zapobiegające zagrożeniu.
W gablocie laboratorium Pasteura stała specjalna butla z dwoma otworami. Jeden otwór był u góry, jak w normalnej butli, drugi zaś przy dnie. Obydwa otwory były zatkane korkami ze sterylnej waty, które zatrzymywały drobnoustroje, ale umożliwiały przepływ powietrza. Na dnie butli leżały kostki pochłaniacza wilgoci. Od góry, na nitce, której drugi koniec był wetknięty pod górny korek butli, zwisał wypreparowany nitkowaty rdzeń kręgowy królika zarażonego wścieklizną.
Asystent Pasteura codziennie odcinał kawałek suszącego się rdzenia kręgowego, mielił go i wykonywał wyciąg wodny, który po zakonserwowaniu w alkoholu był stosowany jako szczepionka.
Szczepionki podawane były seryjnie w kolejności odwrotnej do tej, w której były wykonywane, czyli jako pierwsza podawana była szczepionka wykonana jako ostatnia, z czternastodniowego rdzenia kręgowego. W następnej kolejności były szczepionki wykonane z trzynasto-, dwunasto-, jedenasto-, a na końcu z jednodniowego rdzenia kręgowego.
Wieczorem 6 lipca 1885 roku, czyli w dniu przybycia Josepha Meistera do laboratorium Pasteura, nastąpiło pierwsze w historii wstrzyknięcie szczepionki przeciw wściekliźnie człowiekowi. Pasteur nie oczekiwał, że pierwsza szczepionka, sporządzona z przesuszonego rdzenia kręgowego, wywoła jakąkolwiek reakcję, mimo to bacznie obserwował chłopca, który całymi dniami bawił się na zapleczu laboratorium, gdzie znajdowały się klatki ze zwierzętami laboratoryjnymi. Po drugiej szczepionce także nie wystąpił żaden odczyn poszczepienny – chłopiec miał dobry apetyt, a wygląd rześki. Trzeciego dnia też nic szczególnego się nie wydarzyło, ale w czwartym dniu podawania szczepionek chłopiec stał się osowiały, stracił też apetyt. Pasteur postanowił zrobić przerwę i kolejną szczepionkę podać po ustąpieniu objawów poszczepiennych. Nazajutrz było już dobrze, więc chłopiec otrzymał szczepionkę, a kolejne miały być podawane co dwa dni. Każda następna szczepionka była mocniejsza, więc wkrótce pojawił się kolejny odczyn poszczepienny, po którym chłopiec otrzymywał szczepionkę co trzy dni, a ostatnie cztery szczepionki były podawane co cztery dni. Po dwudziestu trzech dniach szczepienia zostały zakończone. Pozostało tylko czekać.
Joseph Meister z matką wrócili do rodzinnej wioski, ale Pasteur żywo interesował się zdrowiem chłopca. Gdy po trzech miesiącach okazało się, że nic mu nie dolega, Pasteur zdecydował się ogłosić oficjalnie, że wściekliznę można wyleczyć, i że on tego dokonał.
Środowisko medyczne, delikatnie mówiąc, nie było zachwycone „postępkiem” Pasteura. – Jak to – grzmieli – nie jest lekarzem, a śmie brać się za leczenie ludzi? Na co on sobie pozwala?
Padły też inne zarzuty, że tak naprawdę nie wiadomo, czy ów chłopiec rzeczywiście był zarażony. Na wyścigi podawano przykład ludzi pogryzionych przez wściekłe zwierzęta, którzy na wściekliznę nie zachorowali.
Pasteur, po opublikowaniu wyników badań nad wścieklizną, nie miał zamiaru zajmować się leczeniem ludzi, ale nie było mu to pisane, bowiem już 20 października przyniesiono do jego laboratorium chłopca, który nie potrafił chodzić z powodu dotkliwych ran, zadanych mu przez wściekłego wilczura. Szesnastoletni Jupille* gołymi rękoma schwycił rozszalałą bestię, gdy ta rzuciła się na gromadkę małych dzieci. Postawa chłopca tak ujęła burmistrza miasta Villers-Farlay**, skąd obaj pochodzili, że osobiście przywiózł go do Paryża i na własnych rękach przyniósł do gabinetu Pasteura, by prosić go o uratowanie bohatera. Czy Pasteur mógł odmówić? Jupille nie tylko został wyleczony, ale dzięki wstawiennictwu Pasteura w Akademii Francuskiej, której był członkiem, otrzymał prestiżowe wyróżnienie Prix Monthyon i 1 000 franków z puli dla biednych Francuzów, którzy wykazali się jakimś heroicznym czynem.
Pasteur miał nadzieję, że na tym zakończy szczepienie ludzi, ale gdzie tam... Trzecią osobą, której Pasteur nie potrafił odmówić, była dziesięcioletnia Louise Pelletier, która niestety zmarła. Na to tylko czekała zgraja lekarzy, którzy zarzucili Pasteurowi, że to on zabił biedne dziecko, wstrzykując mu rdzeń kręgowy królika zarażonego wścieklizną. W prasie zaroiło się od artykułów potępiających szczepienia metodą Pasteura jako niebezpieczne, wręcz zabójcze. Jednak postępu nie dało się powstrzymać i już w roku 1886 w całej Europie powstały stacje leczenia wścieklizny.
Oficjalna medycyna akademicka, widząc bezskuteczność oporu, nie tylko zaakceptowała leczenie wścieklizny metodą Pasteura, ale po jego śmierci zaczęła się z nimi utożsamiać twierdząc, że jest to największe osiągnięcie... medycyny.
* Jean-Baptiste Jupille (1869 - 1923) – drugi człowiek, który został zaszczepiony przeciwko wściekliźnie. Jego pomnik stoi w Instytucie Pasteura.
** Villers-Farlay – francuskie miasto w departamencie Jura, położonym w górach Jura, od wschodu graniczącym ze szwajcarskim kantonem Vaund.
Rok później, bo w roku 1886, Pasteur, wycieńczony ciężką pracą i bezustannymi atakami zawistnych wrogów, doznał udaru mózgu i przez resztę życia był częściowo sparaliżowany – z trudem mówił, poruszał się o lasce, miał bezwładną lewą rękę. Wówczas wycofał się z pracy w laboratorium i przystąpił do zbierania prywatnych datków na utworzenie instytutu mikrobiologii. Komitet założycielski instytutu rozpoczął swą działalność 4 czerwca 1887 roku. Społeczeństwo oraz instytucje prywatne nie szczędziły pieniędzy na tę szlachetną z założenia instytucję, ale pamiętliwi lekarze nie dawali Pasteurowi spokoju, bagatelizując jego osiągnięcia, zarzucając oszustwo, obrzucając błotem. Gdy w obronie Pasteura wystąpił francuski rząd, okrzyknięto go marionetką na usługach rządu. Najzajadlej atakowane było odkrycie szczepionki przeciwko wściekliźnie. Wrogowie rozsiewali plotkę, jakoby pierwszy człowiek zaszczepiony przeciwko tej chorobie miał już nie żyć, podobnie jak ta mała dziewczynka, którą Pasteur rzekomo zabił swoimi szczepionkami. Morderca, to było jedno z lżejszych wyzwisk, rzucanych w Pasteura. Brutalne ataki wpłynęły na hojność sponsorów finansujących nowo powstający instytut, co zmusiło Pasteura do sprowadzenia Meistera do Paryża. Najpierw dał mu zatrudnienie w laboratorium, gdzie opiekował się zwierzętami, a potem przyjął na stanowisko dozorcy instytutu.
Instytut rozpoczął działalność 14 listopada 1888 roku. Pierwszym dyrektorem instytutu, nazwanego jego nazwiskiem, został sam Pasteur. Instytut Pasteura, z woli założyciela, miał być niezależną od rządu i farmaceutyczno-medycznego kartelu naukowo-badawczą instytucją non-profit, utrzymywaną z prywatnych dotacji. Instytut miał rozwijać rodzącą się nową naukę – mikrobiologię. I tak było do czasu, gdy farmaceutyczno-medyczna mafia doszła do wniosku, że produkcja szczepionek to najbardziej intratny interes na świecie. Jakby tego nie było dosyć, mafijna propaganda „dorabia” Pasteurowi niedorzeczną teorię zarazkową chorób, mimo że nie ma żadnej przesłanki, by Pasteur mógł być jej autorem. Był na to zbyt mądry i uczciwy. Zawsze, gdy o chorobach decydowało środowisko, wskazywał na środowisko jako przyczynę chorób, a nie zarazki.
Farmaceutyczno-medyczna propaganda niczym mantrę powtarza mit, jakoby to dzięki zdobyczom medycyny ludzie obecnie żyją dłużej niż wtedy, gdy tych zdobyczy nie było, ale nie mówi, jakie są owe zdobycze. Prawdą jest, że uratowano miliony ludzkich istnień, tylko że nie była to żadna zdobycz, lecz ustępstwo medycyny. Ale czy rzeczywiście brudne ręce lekarzy miały aż taki wpływ na długość życia ludności? Wystarczy przyjrzeć się długości życia ludzi wymienionych w tym artykule: Warron – 89 lat, Fracastoro – 75 lat, Arystoteles – 62 lata, Pasteur – 73 lata, Liebig – 70 lat, Redi – 71 lat, Leeuwenhoek – 91 lat, Spallanzani – 70 lat, Beijerick – 80 lat, Lister (syn) – 85 lat, Lister (ojciec) – 85 lat, Mayer – 99 lat, Dumas – 84 lata, Nightingale – 90 lat, królowa Wiktoria – 80 lat, Vulpian – 61 lat, Grancher – 64 lata, Jupille – 54 lata, Pettenkofer – 83 lata, Emmerich – 62 lata, Koch – 67 lat, Henle – 76 lat, cesarz Wilhelm II – 82 lata. Wyjątkami są Semmelweis, który w kwiecie wieku, mając 47 lat... padł ofiarą brudnych rąk lekarzy, Meister, który nie wiadomo, jak długo by jeszcze pożył, gdyby w wieku 64 lat nie popełnił samobójstwa, i Louise Pelletier, która w wieku 10 lat zmarła na wściekliznę. Jak widać, długość życia tych ludzi wcale nie odbiega od długości życia ludzi nam współczesnych, co ma się nijak do średniej długości życia, która według propagandy wynosiła 42 lata i dopiero medycyna wydłużyła tę średnią do obecnej średniej długości życia. O co tutaj chodzi?
 Chodzi o manipulację statystyką. W tamtych czasach średnia długość życia rzeczywiście wynosiła 42 lata, ale dlaczego? Czy z powodu niedostatku medycyny? Bzdura! Powodem wysokiej śmiertelności były liczne konflikty zbrojne, do których mobilizowano żołnierzy rekrutujących się głównie z chłopstwa, a więc wytwórców żywności. Tak więc chłopi, zamiast uprawiać rolę, walczyli z innymi chłopami, którzy także zostali zmobilizowani do wojska, więc nie mogli uprawiać roli. Walczące armie trzeba było wyżywić, co odbywało się w procederze konfiskaty, czyli po prostu grabieży ludności wiejskiej, która sama nie miała co jeść. Ale wojsko ważniejsze, więc gwałtem zabierano wieśniakom ostatni dobytek – konie, krowy, świnie, drób, nawet zboże na zasiew. Gdy nadeszła zima, wiejskiej i miejskiej biedocie zaglądał w oczy straszny głód. W czasach głodu żywność była tak cenna, że za kradzież kromki chleba zsyłano na galery, zaś za kradzież bochenka złodziej tracił życie.
Chodzi o manipulację statystyką. W tamtych czasach średnia długość życia rzeczywiście wynosiła 42 lata, ale dlaczego? Czy z powodu niedostatku medycyny? Bzdura! Powodem wysokiej śmiertelności były liczne konflikty zbrojne, do których mobilizowano żołnierzy rekrutujących się głównie z chłopstwa, a więc wytwórców żywności. Tak więc chłopi, zamiast uprawiać rolę, walczyli z innymi chłopami, którzy także zostali zmobilizowani do wojska, więc nie mogli uprawiać roli. Walczące armie trzeba było wyżywić, co odbywało się w procederze konfiskaty, czyli po prostu grabieży ludności wiejskiej, która sama nie miała co jeść. Ale wojsko ważniejsze, więc gwałtem zabierano wieśniakom ostatni dobytek – konie, krowy, świnie, drób, nawet zboże na zasiew. Gdy nadeszła zima, wiejskiej i miejskiej biedocie zaglądał w oczy straszny głód. W czasach głodu żywność była tak cenna, że za kradzież kromki chleba zsyłano na galery, zaś za kradzież bochenka złodziej tracił życie.
Najgorsze jednak miało dopiero nadejść, bowiem na wiosnę przychodziła epidemia, by zebrać swoje żniwo wśród osłabionej głodem ludności. Najmniej odporne na choroby są niemowlęta, zwłaszcza gdy głodujące matki nie mają mleka, by wykarmić je piersią, toteż właśnie niemowlęta umierały pierwsze, a przy okazji najbardziej zaniżały średnią statystyczną długość życia całej populacji.
Nie lepiej rzecz miała się w wojsku, gdzie w dogodnych warunkach żyli tylko dowódcy. Żołnierze, głównie młodzi ludzie, umierali nie tylko w walce, ale przede wszystkim z powodu chorób spowodowanych niedożywieniem i brakiem podstawowych warunków sanitarnych i higienicznych. Na wojnie brakowało wszystkiego – jedzenia, czystej wody, czystej bielizny, mydła. W okopach, w których pod gołym niebem mieszkali żołnierze, najbardziej dokuczliwymi plagami były szczury, wszy, cholera, tyfus i dyzenteria*. Czy może dziwić, że młodzi żołnierze umierali z powodu chorób?
W takich warunkach, jak wyżej opisane, statystyczna średnia długość życia po prostu nie mogła być długa, bo jeśli w domu było troje dzieci i jedno zmarło w pierwszym roku życia, drugie zginęło w wieku 20 lat na wojnie, to mimo że trzecie dożyło lat stu, rodzeństwo statystycznie żyło 40 lat. Tak to już jest ze statystyką, że pies i jego pan statystycznie mają po 3 nogi. Taką statystyką medyczna propaganda mami społeczeństwo przypisując sobie wydumane, absolutnie jej nienależne zasługi.
Znamienne, że także obecnie, w warunkach konfliktów zbrojnych, braku żywności i czystej wody, w fatalnych warunkach sanitarnych i higienicznych, średnia statystyczna długość życia ludności jest taka sama, jak w podobnych warunkach w średniowiecznej Europie: Suazi – 32 lata, Angola – 37 lat, Zambia – 38 lat, Zimbabwe i Lesoto – 39 lat, Liberia, Sierra Leone i Mozambik – 40 lat, Malawi i Republika Południowej Afryki – 42 lata, Republika Środkowoafrykańska, Namibia i Afganistan – 43 lata. Medycyna ma tutaj doskonałą okazję wykazania słuszności swojej teorii zarazkowej chorób, ale jakoś tego nie robi. Tabuny lekarzy z całego świata nie potrafią wyleczyć dzieci umierających z głodu. Olbrzymie samoloty transportowe, pełne pigułek i szczepionek, nie powstrzymują szerzącej się zarazy. BIGPharma** testuje tam (za darmo!) leki oraz szczepionki najnowszej generacji, oni zaś, zamiast zdrowieć, szybciej umierają, niewdzięcznicy...
* Dyzenteria (czerwonka), zwana też chorobą okopową, to często śmiertelna choroba zakaźna jelit, objawiająca się uciążliwą biegunką i obecnością w stolcu krwi.
** BIGPharma, BIGBucks – wielkie korporacje farmaceutyczne, które łączy wspólny mianownik – chciwość.
Autor: Józef Słonecki